Czy naprawdę wiesz, kiedy warto wykonać to badanie i czego się spodziewać?
USG ginekologiczne służy do oceny narządów miednicy mniejszej. Pomaga zobaczyć macicę, jajniki, jajowody i szyjkę. Bywa też używane do monitorowania wczesnej ciąży i szybkiej weryfikacji nieprawidłowości.
Metoda jest nieinwazyjna i zwykle bezbolesna. Pacjentka może poczuć jedynie lekki dyskomfort, zależny od techniki i przypadku.
Typowe badanie trwa około 15–30 minut. Pełna wizyta trwa dłużej, bo obejmuje omówienie wyniku z lekarz i ewentualne zalecenia.
Kluczowe wnioski
- Badanie jest bezpieczne i nieinwazyjne.
- Głównym celem jest ocena narządów miednicy mniejszej.
- Czas samego badania to zwykle 15–30 minut.
- Wybór metody zależy od wieku, współżycia i wskazań lekarza.
- Wizyta może się wydłużyć z powodu omówienia wyników i zaleceń.
Rodzaje USG ginekologicznego i co pozwalają ocenić
W ginekologii wyróżniamy dwa podstawowe rodzaje badań obrazowych, które różnią się techniką i wskazaniami.
Metoda przezpochwowa (transwaginalna) wykorzystuje sondę wprowadzaną do pochwy z jednorazową osłonką i żelem. Dzięki krótszej odległości od narządów daje bardziej szczegółowy obraz macicy, endometrium i jajników.
Badanie przez powłoki brzuszne bywa preferowane u pacjentek, które nie współżyły lub gdy dostęp dopochwowy jest niewskazany. Ta metoda lepiej obrazuje całą miednicę i daje szersze pole widzenia.
Oba sposoby pozwalają ocenić kształt i strukturę trzonu oraz szyjki macicy, grubość endometrium, obecność pęcherzyków czy torbieli w jajnikach oraz ewentualny płyn w przestrzeniach okołomiednicznych (np. zatoka Douglasa).
W praktyce lekarz może łączyć techniki podczas jednej wizyty, by uzyskać pełniejszą ocenę narządów rodnych. Rola sondy, żelu i jednorazowej osłonki jest prosta — poprawiają jakość obrazu i komfort badania.
Wskazania do badania USG narządów rodnych
Badanie obrazowe narządów rodnych wykonuje się przy różnych dolegliwościach i w celach kontrolnych.
Najczęstsze objawy to nieprawidłowe krwawienia, zaburzenia cyklu oraz ból w podbrzuszu i dyskomfort w obrębie miednicy.
Wskazania kontrolne obejmują rutynową ocenę macicy i jajników u kobiet z grup ryzyka lub podczas planowania ciąży.
Wskazania celowane dotyczą diagnostyki konkretnych zmian: torbiele jajników, mięśniaki macicy, polipy czy podejrzenie rozrostu endometrium.
Badanie usg może być pomocne przy podejrzeniu policystycznych jajników, endometriozy, zapalenia miednicy oraz wczesnego wykrywania niektórych nowotworów.
Badanie wykonuje się też w trakcie miesiączki, gdy sytuacja kliniczna tego wymaga. W niektórych przypadkach ma ono charakter nawigacyjny — np. kontrola położenia wkładki.
- Ocena przyczyn niepłodności i problemów z donoszeniem ciąży.
- Diagnostyka zmian w macicy i jajnikach.
- Decyzję o dalszych krokach podejmuje lekarz, uwzględniając wiek i objawy.
| Objaw | Możliwe zmiany | Cel badania | Przykładowy wynik |
|---|---|---|---|
| Nieprawidłowe krwawienia | Polipy, rozrost endometrium | Wyjaśnienie przyczyny | Grubsze endometrium |
| Ból podbrzusza | Torbiele jajników, zapalenie miednicy | Ocena zmian | Torbiel pęcherzykowa |
| Trudności z zajściem w ciążę | Mięśniaki, policystyczne jajniki | Diagnostyka niepłodności | Obraz PCOS |

Jak przygotować się do USG ginekologicznego
Przygotowanie do badania zależy od wybranej techniki i ma wpływ na jakość obrazu. Poniżej znajdziesz prostą listę kontrolną, która ułatwi wizytę.
Przez powłoki brzuszne: około 1–1,5 l niegazowanej wody na godzinę przed badaniem. Pełny pęcherz poprawia warunki obrazowania i zmniejsza ryzyko powtórki.
Dopochwowo: przed badaniem opróżnij pęcherz i zadbaj o podstawową higienę. W większości przypadków nie ma innych ograniczeń.
Najlepszy termin dla kobiet w wieku rozrodczym to zwykle 5.–10. dzień cyklu. Pacjentkom pomenopauzalnym na HTZ termin może być ustalany indywidualnie, np. zgodnie ze schematem terapii.
Przynieś dokumentację medyczną, listę leków i wcześniejsze wyniki badań. Jeśli przygotowanie nie zostało spełnione (np. zbyt mało płynów), skontaktuj się z rejestracją — badanie może wymagać przesunięcia.
- Sprawdź, jaka metoda będzie użyta — zmieni to wymagania dotyczące pęcherza.
- Zaplanuj nawodnienie tak, by przybyć z pełnym pęcherzem na badanie przez powłoki.
Jak wygląda badanie USG ginekologiczne w praktyce (krok po kroku)
Przebieg wizyty diagnostycznej warto poznać krok po kroku, by czuć się pewniej przed badaniem.
1. Rejestracja i wywiad. Przy wejściu personel zbiera krótkie informacje o dolegliwościach i lekach. To moment na zgłoszenie obaw i alergii.
2. Wybór metody i przygotowanie stanowiska. W zależności od wskazań lekarz decyduje o badaniu przez powłoki brzuszne lub dopochwowym. Przy badaniu przez powłoki konieczny jest pełny pęcherz.
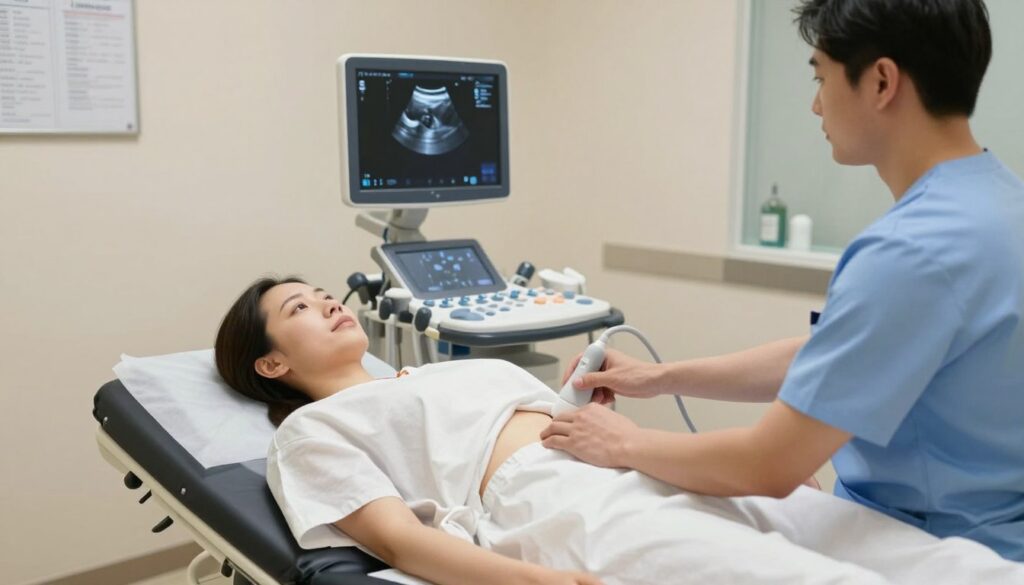
3. Przebieg samego badania. Przy technice dopochwowej pacjentka leży na kozetce, sonda jest zabezpieczona jednorazową osłonką i nasmarowana żelem. Lekarz delikatnie prowadzi sondy, oceniając macicy i jajników.
Przy badaniu przez powłoki głowica przesuwa się po podbrzuszu. Może wystąpić dyskomfort przy ucisku na pełny pęcherz — warto to zgłosić personelowi.
4. Omówienie wyniku. Po badaniu lekarz zwykle przedstawia wstępne obserwacje. Czas trwania badania to zazwyczaj 15–30 minut; dokładniejsza ocena lub dodatkowe badania usg mogą wydłużyć wizytę.
- W trakcie współpracuj: oddychaj spokojnie i zgłaszaj ból.
- Jeśli trzeba, można wykonać obie techniki w jednej wizycie, by uzyskać pełniejszy obraz miednicy.
Wynik badania USG: co oznacza opis i jakie zmiany można wykryć
Wynik badania to najczęściej opis lekarski z dołączonymi zdjęciami. Dokumentacja pokazuje stan narządów i pomaga w planowaniu dalszych badań lub leczenia.
Opis obejmuje zwykle macicy — jej wymiary i strukturę. Ocena endometrium zawiera informację o grubości i wyglądzie, co ma znaczenie zwłaszcza w kontekście krwawień.
Analiza jajników skupia się na wielkości, obecności pęcherzyków i ewentualnych torbielach. W opisie znajdzie się też orientacyjna ocena miednicy, np. obecność płynu w zatoce Douglasa.
Najczęściej wykrywane zmiany to mięśniaki, torbiele jajników, nieprawidłowości endometrium oraz cechy zapalenia miednicy. W przypadku ciąży badanie monitoruje rozwój, położenie oraz wyklucza stany nagłe, jak ciąża pozamaciczna.
„Opis powinien być zawsze interpretowany przez lekarza w kontekście objawów i historii choroby.”
Praktyczna wskazówka: zachowaj wynik badania i zabierz go na konsultację. Lekarz może zalecić kontrolę po kilku tygodniach lub dodatkowe badania obrazowe.
| Co oceniane | Co może wykryć | Co dalej |
|---|---|---|
| Macica | Mięśniaki, nieprawidłowa struktura | Konsultacja i plan leczenia |
| Endometrium | Powiększenie, polipowate zmiany | Dalsza diagnostyka histopatologiczna |
| Jajniki | Torbiele, wiele pęcherzyków | Kontrola lub zabieg w zależności od rozmiaru |
| Miednica | Płyn w zatoce, objawy zapalenia | Korelowanie z objawami i leczenie |
Umów USG ginekologiczne – cena, dostępność i wybór metody badania
Zanim umówisz wizytę, zwróć uwagę na rodzaj badania i co obejmuje w cenie.
W praktyce ceny w Polsce zaczynają się od około 150 zł w większych miastach (Warszawa, Kraków, Łódź, Lublin). Wrocław i Poznań często mają stawki od ~180 zł, a niektóre placówki — od 210 zł.
Sprawdź opis usługi: czy w cenie jest opis i zdjęcia oraz ile trwa wizyta. Dostępność terminów zależy od liczby klinik i lekarzy w mieście.
Jak wybrać metodę? Dopuszczalne jest badanie przez powłoki, gdy brak współżycia lub dopochwowe jest niewskazane. Dopochwowe zwykle daje lepszy obraz narządów.
Krótka checklista do rejestracji: pełny pęcherz czy nie, czy badanie można wykonać w trakcie miesiączki, czy wynik będzie dostępny online.
Zadbaj o zdrowie — umów usg ginekologiczne i skonsultuj wynik z lekarzem, by ustalić dalsze kroki.

Radiologia fascynuje mnie tym, jak wiele potrafi pokazać i jak bardzo wspiera trafną diagnostykę. Lubię porządkować tematykę badań obrazowych i tłumaczyć, jak się do nich przygotować oraz czego się spodziewać. Cenię precyzję, spokój i jasne informacje, bo w zdrowiu nie ma miejsca na domysły. Zwracam uwagę na to, że dobrze postawione pytanie i właściwe badanie potrafią oszczędzić wiele stresu.