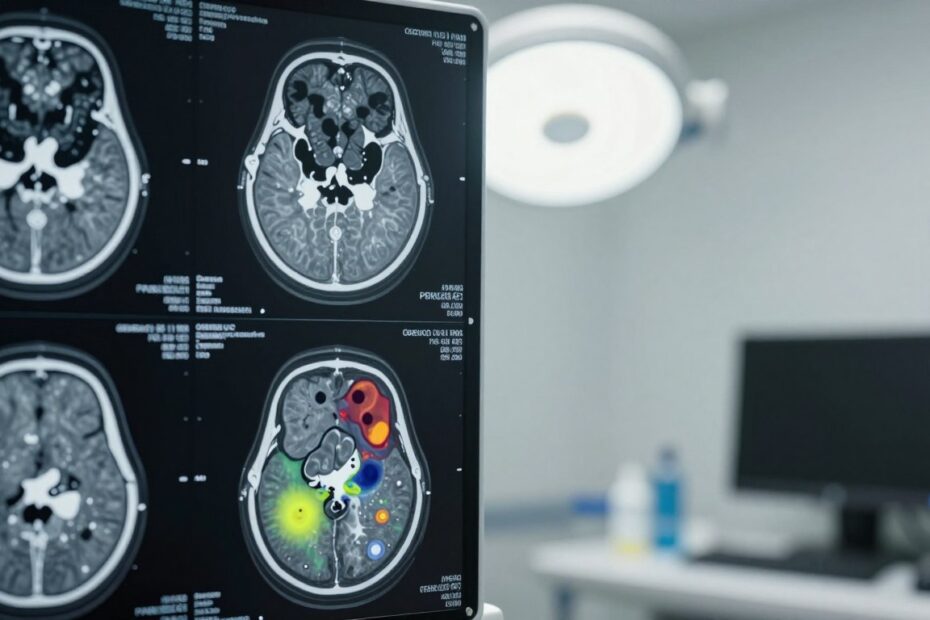
Czy jedno szybkie badanie obrazowe może zdecydować o dalszym leczeniu? W sytuacjach nagłych TK bywa badaniem pierwszego wyboru. Skan daje lekarzom szybki obraz, który pomoże rozpoznać krwawienie, złamanie czy objawy udaru.
Tomografia jest nieinwazyjna i trwa krótko. To ważne przy nagłej utracie przytomności lub nagłym osłabieniu. Wyniki często decydują o natychmiastowych zabiegach lub dalszej diagnostyce.
Opiszemy, jakie zmiany najłatwiej wykryć w obrazie: urazy, guzy, wodogłowie i stany zapalne. Wyjaśnimy też ograniczenia metody i kiedy lepszy jest rezonans.
Na koniec podpowiemy, jak się przygotować do badania i jakie są najczęstsze obawy dotyczące promieniowania.
Kluczowe wnioski
- TK szybko identyfikuje urazy i krwawienia w nagłych przypadkach.
- Badanie pomaga rozpoznać udar, guzy i wodogłowie.
- Rezonans bywa lepszy do oceny niektórych zmian miękkotkankowych.
- Przygotowanie i wskazania medyczne zmniejszają stres pacjenta.
- Promieniowanie to realne, ale kontrolowane ryzyko—ważna jest ocena korzyści.
Czym jest tomografia komputerowa głowy i na czym polega badanie
Tomografia komputerowa to badanie obrazowe oparte na serii zdjęć rentgenowskich wykonanych pod różnymi kątami.
W praktyce lampa i detektor obracają się wokół głowy pacjenta, a komputer składkowy tworzy przekroje osiowe. Następnie program rekonstruuje obrazy wielopłaszczyznowe i modeli 3D, co ułatwia ocenę struktur wewnątrzczaszkowych.
Dlaczego to lepsze niż zwykłe RTG? Przekroje dają większą dokładność i pozwalają zobaczyć zmiany niewidoczne na zdjęciu płaskim.
W porównaniu z rezonans magnetyczny głowy TK jest zwykle szybsza i łatwiej dostępna. Z tego powodu badanie wykonuje się częściej w sytuacjach nagłych, gdy liczy się czas.
W pracowni pacjent widzi gantry — pierścień urządzenia — oraz ruchomy stół. Personel komunikuje się przez interkom, a skan trwa zwykle krótką chwilę.
- seria zdjęć RTG → przekroje osiowe;
- rekonstrukcje wielopłaszczyznowe i 3D;
- szybkie zastosowanie w trybie pilnym.
Tomograf głowy co wykrywa w praktyce klinicznej
W codziennej praktyce obrazowanie komputerowe pozwala rozróżnić kilka głównych grup zmian mózgu. Lekarze zwykle klasyfikują patologie jako urazowe, naczyniowe, nowotworowe, zapalne i rozwojowe.
W zakresie urazów TK szybko pokazuje złamania kości czaszki, krwiaki oraz obrzęk mózgu. W takim przypadku czas odgrywa kluczową rolę, bo szybka decyzja może uratować funkcje pacjenta.
Przy podejrzeniu udaru badaniu przypisuje się rolę różnicowania krwotoku od niedokrwienia. To podstawowe wskazanie, które kieruje do pilnego leczenia przy użyciu trombolizy lub interwencji naczyniowej.
TK ujawnia też torbiele, wodogłowie i ropnie. Wykrycie zmiany ogniskowej lub guza wymaga zwykle dalszej diagnostyki — badaniu kontrastowemu, MRI i konsultacji specjalisty.
- Objawy trafiające na skan: nagły ból głowy, utrata świadomości, ogniskowe zaburzenia neurologiczne.
- Opis radiologiczny zawsze interpretuje lekarz w kontekście stanu pacjenta i historii chorób.
Najczęstsze wskazania do TK głowy w 2026 roku
W nagłych przypadkach decyzja o badaniu opiera się na objawach alarmowych i stanie pacjenta.
W trybie SOR najczęściej zleca się tomografię przy urazach — upadek, wypadek lub podejrzenie krwawienia. Lekarze szukają krwiaków, złamań i rozległego obrzęku.
W grupie nieurazowej wskazania obejmują podejrzenie udaru, nagłą utratę przytomności, niedowład lub zaburzenia mowy — objawy zagrażające życiu.
W ambulatoryjnych warunkach badanie wykonuje się przy padaczce, ocenie otępień i innych przewlekłych choroby, gdy trzeba sprawdzić zmiany strukturalne.
Tomografię stosuje się także poza mózgiem — do oceny twarzoczaszki i zatok, gdy badanie laryngologiczne sugeruje uszkodzenie ciała.
- Alarmowe objawy: nagła utrata przytomności, jednostronny niedowład, nagły i silny ból.
- Urazowe: krwiaki, stłuczenia, złamania.
- Nieurazowe: udar, zakażenia, guzy, wodogłowie.
O zasadności badania decyduje zawsze bilans korzyści i ryzyka oraz odpowiednie skierowanie. To gwarancja bezpieczeństwa pacjenta i sensowności dalszego badania.
TK głowy bez kontrastu czy z kontrastem – jak lekarz wybiera
Decyzja o podaniu środka cieniującego zależy od pytania klinicznego i tego, co lekarz chce uwidocznić na obrazie.
Tomografia komputerowa bez kontrastu stosowana jest najczęściej, gdy liczy się czas. W urazach i przy podejrzeniu udaru szybki skan bez podania środka pozwala ocenić krwawienie i złamania.
Badanie z kontrastem wskazane jest, gdy potrzebna jest lepsza separacja tkanek. Przy podejrzeniu guza, przerzutów lub niejasnych zmian zapalnych kontrast pomaga określić unaczynienie i granice ogniska.
Angio-CT to forma tomografii komputerowej z użyciem środka cieniującego. Pozwala uwidocznić naczynia, tętniaki i malformacje naczyniowe. Czasem kontrast podaje się dopiero po obejrzeniu pierwszych przekrojów.
| Cel badania | Bez kontrastu | Z kontrastem |
|---|---|---|
| Udar/krwawienie | Ocena krwotoku, szybkość | Rzadko konieczne natychmiast |
| Guzy i przerzuty | Ograniczona widoczność | Lepsze różnicowanie i ocena unaczynienia |
| Naczynia (angio-CT) | Nie pokazuje detali naczyń | Wymagane do wykrycia tętniaków |
Po podaniu kontrastu pacjent może poczuć ciepło lub metaliczny smak. Personel zwykle prosi o pozostanie w placówce około 30 minut w celu obserwacji.
Uwaga: wybór badania nie oznacza, że jedno zawsze jest lepsze. Lekarz waży szybkość, ryzyko i cel diagnostyczny przed decyzją.
Jak przygotować się do tomografii komputerowej głowy
Dobre przygotowanie zmniejsza stres i poprawia jakość badanie. Przed wyjściem sprawdź dokumenty: dowód, skierowanie oraz wcześniejsze opisy i obrazy.
Usuń biżuterię, okulary, aparat słuchowy i ruchome protezy zębowe. Metal w okolicy głowy zniekształca obraz, więc lepiej nie ryzykować.
- Checklist przed wyjściem: dowód, skierowanie, wcześniejsze badania, lista leków i chorób.
- Stałe leki zwykle przyjmuj według zaleceń, zgłoś alergie i wcześniejsze reakcje na środek cieniujący.
Przygotowanie z kontrastem: bądź na czczo min. 6 godzin. Miej aktualny wynik kreatyniny oraz badanie poziomu TSH, jeśli masz problemy z tarczycą.
Zalecamy nawodnienie: 1,5–2 l niegazowanej wody 2–3 godziny przed badaniem. To pomaga wydalić środek i chroni nerki.
„Nawet jeśli planujemy skan bez podania środka, lekarz może podjąć decyzję o kontraście — warto być przygotowanym.”
| Co | Bez kontrastu | Z kontrastem |
|---|---|---|
| Post | Brak specjalnych wymagań | Czczo ≥6 godzin |
| Badania krwi | Typowo nieobowiązkowe | Kreatynina; TSH przy chorobach tarczycy |
| Metal | Zdjąć wszystkie ruchome elementy | Zdjąć wszystkie ruchome elementy |
Przygotowanie do rezonansu różni się — tam istotne są implanty i elementy metalowe w ciele. Nie myl zaleceń między badaniami.
Jak przebiega badanie TK głowy krok po kroku
Jak przebiega w praktyce? Na początek rejestracja, krótkie formalności i podpisanie zgody. Potem pacjent przebiera się w przeznaczone ubranie i przekazuje wcześniejsze wyniki.
Technik zaprosi do gabinetu, wyjaśni przebieg badaniu i poprosi o zdjęcie biżuterii. Stół przesunie się do komory, a osoba ułoży głowę w podpórkach dla stabilizacji.
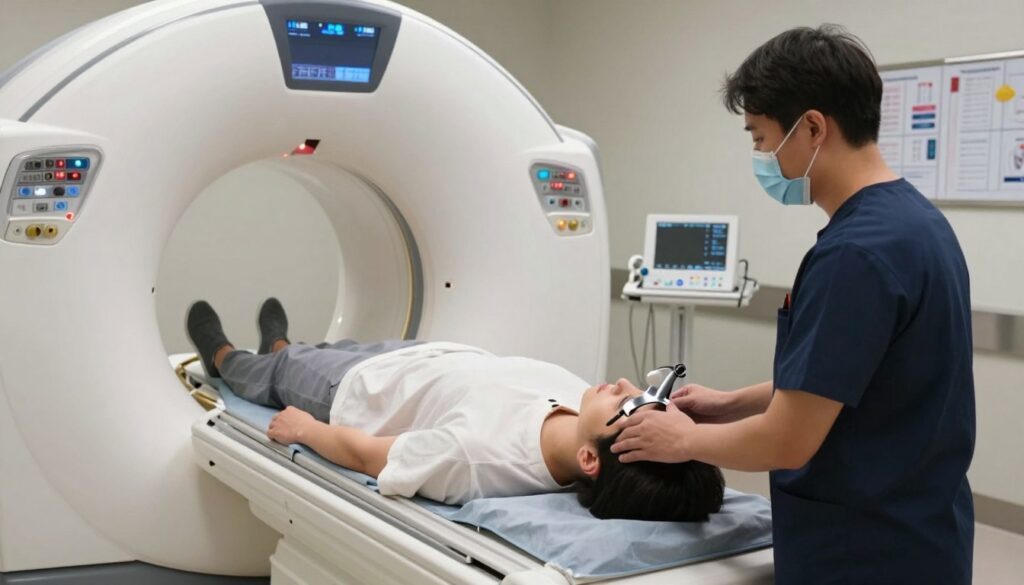
W czasie skanu słyszalne są krótkie dźwięki urządzenia. Technik będzie prosił o wstrzymanie oddechu przy kilku sekwencjach. Bezruch jest kluczowy — ruch powoduje artefakty i ryzyko powtórki.
Gdy planuje się tomografię komputerowa głowy z kontrastem, najpierw założony jest wenflon. Środek podaje automatyczna pompka; pacjent może poczuć ciepło lub metaliczny smak. Po podaniu następuje obserwacja około 30 minut.
Orientacyjny czas badania to 5–10 minut bez kontrastu; w opisach planowych może to potrwać do ~30 minut. Różnice wynikają z trybu — pilne skany są szybsze.
„W razie duszności, świądu lub niepokoju natychmiast zgłoś objawy personelowi.”
| Etap | Co się dzieje | Typowy czas |
|---|---|---|
| Rejestracja i zgoda | Formalności, historia chorób | 5–15 min |
| Przygotowanie | Przebieralnia, zdjęcie metalowych przedmiotów | 5–10 min |
| Skan | Ułożenie na stole, sekwencje obrazowania | 5–30 min |
| Kontrast | Wenflon, podanie, obserwacja | +30 min obserwacji |
Bezpieczeństwo badania: promieniowanie jonizujące i kiedy TK jest najlepszym wyborem
Tomografia komputerowa wykorzystuje promieniowanie jonizujące, dlatego wykonuje się ją tylko w medycznie uzasadnionych przypadkach. Lekarz wybiera tę metodę przede wszystkim wtedy, gdy szybki wynik może uratować życia.
Promieniowanie w kontekście diagnostyki to dawka kontrolowana. Z tego powodu nie stosuje się rutynowych skanów profilaktycznych — decyzja opiera się na ocenie korzyści dla zdrowia pacjenta.
W praktyce TK jest najlepsza przy nagłych stanach: uraz, podejrzenie krwawienia czy nagłe objawy neurologiczne sugerujące udar. Szybkość i dostępność decydują o wyborze metody.
W porównaniu z rezonans magnetyczny tomografia komputerowa jest krótsza i łatwiej dostępna w trybie ostrym. Rezonans trwa dłużej i może być trudny do wykonania u pacjentów wymagających monitorowania.
Skierowanie i kwalifikacja lekarska chronią przed niepotrzebną ekspozycją. Pojedyncze, uzasadnione badanie ma realną wartość diagnostyczną i terapeutyczną.
„Dobrze uzasadnione badanie to gwarancja bezpieczeństwa i korzyści dla zdrowia pacjenta.”
Przeciwwskazania i środki ostrożności przy TK głowy
Bezwzględne przeciwwskazania — ciąża, zwłaszcza pierwszy trymestr. W tym okresie promieniowanie unika się, chyba że istnieje bezpośrednie zagrożenie życia pacjentki; wtedy decyzję podejmuje zespół i wykonuje badanie z maksymalnymi zabezpieczeniami.
Względne przeciwwskazania dotyczą głównie badania z kontrastu. Należą do nich niewydolność nerek, niekontrolowana nadczynność tarczycy oraz historie reakcji alergicznych na środek cieniujący. W takich sytuacjach trzeba wykonać badania krwi (kreatynina) i oznaczyć TSH przed podaniem kontrastu.
Choroby układu krążenia i układu oddechowego mogą zwiększać ryzyko powikłań po środku. Dokładny wywiad medyczny pomaga ocenić bezpieczeństwo i planować obserwację po badaniu.
U dzieci badanie jest możliwe w każdym wieku. Czasem stosuje się sedację lub krótkie znieczulenie, aby zapewnić bezruch i jakość obrazu.
Klaustrofobia i lęk przed badaniem rozwiązywane są przez technika: wyjaśnienie procedury, leki uspokajające lub krótką sedację. Pacjent zawsze powinien zgłosić obawy przed wejściem do pracowni.
„Decyzja o badaniu zawsze opiera się na ocenie korzyści i ryzyka; kontrolowany dostęp do diagnostyki chroni zdrowie pacjenta.”
- Przed badaniem: zgłoś ciążę, alergie, choroby nerek, tarczycy i układu krążenia.
- Przy kontraście: wykonaj kreatyninę i TSH jeśli wskazane, bądź przygotowany na obserwację.
- W nagłych sytuacjach: przy zagrożeniu życia korzyści z badania mogą przewyższać ryzyko.
Jak czytać opis TK głowy: pojęcia, które najczęściej niepokoją pacjenta
Opis wyników bywa suchy, ale to słownik dla pacjenta. Przeczytaj każdy termin, a potem omów go z lekarzem.
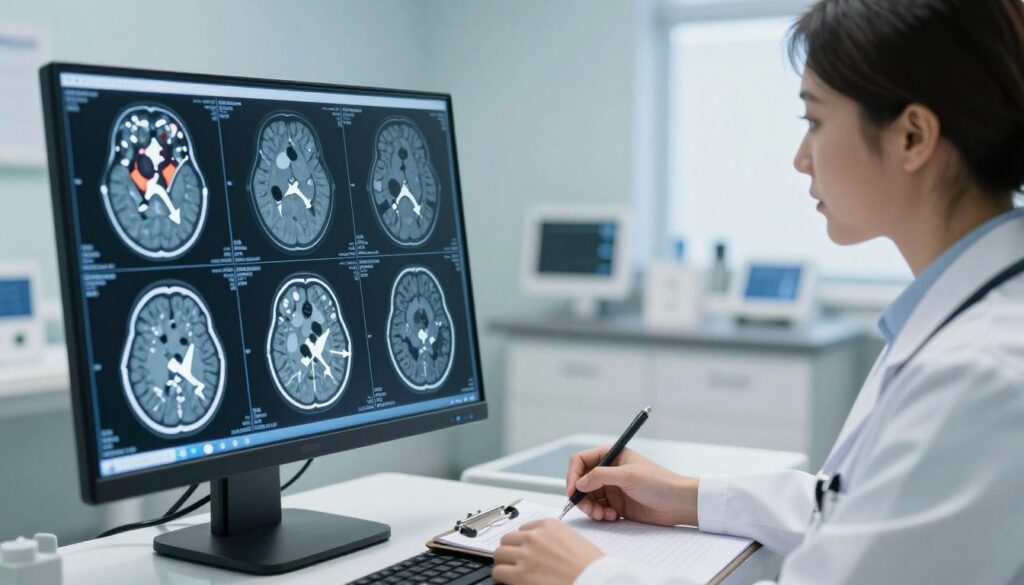
Hiperdensyjny to obszar jaśniejszy na obrazie. Może oznaczać świeżą krew lub zwapnienia.
Hipodensyjny to ciemniejszy obszar. Może wskazywać torbiel, obrzęk, ropień lub zmianę litych tkanek. Kontekst kliniczny ma znaczenie.
Cechy krwawienia i efekt masy to alarmujące zapisy. Efekt masy opisuje ucisk i przesunięcie struktur, co często wymaga pilnej interwencji.
Zmiana ogniskowa to określenie robocze. Zwykle konieczne są dalsze badania z kontrastem, rezonans i konsultacja specjalisty.
Zanik mózgu lub zanik kory pojawia się w chorobach neurodegeneracyjnych. Sam zapis nie równa się rozpoznaniu — to wskazówka do dalszej oceny.
W raporcie mogą też wystąpić opisy zatok lub innych struktur poza mózgiem. Takie uwagi łączymy z objawami pacjenta i badaniem klinicznym.
| Termin | Co może oznaczać | Co dalej |
|---|---|---|
| Hiperdensyjny | Świeża krew, zwapnienia | Korelacja z objawami, pilność oceny |
| Hipodensyjny | Torbiel, obrzęk, ropień | Dalsze badania (kontrast, MRI) |
| Efekt masy | Ucisk, przemieszczenie struktur | Ocena neurochirurgiczna |
| Zmiana ogniskowa | Nowotwór, przerzut, ognisko zapalne | Konsultacja i diagnostyka uzupełniająca |
Co po badaniu, wyniki, cena i refundacja NFZ – jak zaplanować dalsze kroki
Po wyjściu z pracowni ważne jest zaplanowanie dalszych działań: obserwacja, wynik i ewentualne konsultacje.
Po TK bez kontrastu zwykle można wrócić do domu i jeść normalnie. Przy podaniu środka cieniującego pozostaniesz na obserwacji około 30 minut i otrzymasz zalecenie nawodnienia, by przyspieszyć wydalanie substancji.
Kiedy szukać pomocy: duszność, uogólniona pokrzywka, silne pogorszenie stanu — zgłoś się natychmiast.
Wynik to opis radiologa i pliki/zapis obrazu. Czas oczekiwania to z reguły kilka dni do 1–3 tygodni; tryb planowy i obciążenie pracowni mogą wydłużyć ten czas.
Private cena zwykle 150–500 zł, refundacja dostępna w ramach NFZ dla ubezpieczonych. Do badania potrzebne jest skierowanie zarówno prywatnie, jak i w ramach publicznej opieki.
Zaplanuj dalsze kroki: zbierz dokumentację, kontroluj objawy i omów wynik z lekarzem. W razie potrzeby wykonane zostaną badania uzupełniające, np. MRI.

Radiologia fascynuje mnie tym, jak wiele potrafi pokazać i jak bardzo wspiera trafną diagnostykę. Lubię porządkować tematykę badań obrazowych i tłumaczyć, jak się do nich przygotować oraz czego się spodziewać. Cenię precyzję, spokój i jasne informacje, bo w zdrowiu nie ma miejsca na domysły. Zwracam uwagę na to, że dobrze postawione pytanie i właściwe badanie potrafią oszczędzić wiele stresu.