Czy rzeczywiście zwykle jest to przypadkowe znalezisko podczas rutynowego badania, czy sygnał, którego nie wolno lekceważyć? To pytanie otwiera dyskusję o tym, jak często zmiany w jamie macicy pozostają bezobjawowe, a kiedy zaczynają wpływać na codzienne życie.
W tej sekcji wyjaśnimy prosto, czym są zmiany endometrialne, jakie objawy mogą wystąpić i jakie badania zwykle się wykonuje.
Opiszemy też drogę od wykrycia do decyzji terapeutycznej: konsultacja, dobór terminu w cyklu, badania uzupełniające oraz kiedy proponuje się obserwację, terapię hormonalną lub zabieg.
Ważne: po usunięciu zmian zawsze zaleca się badanie histopatologiczne i kontrolę, zwłaszcza u kobiet po menopauzie.
Kluczowe wnioski
- Zmiany w jamie macicy często wykrywa się przypadkowo podczas badania obrazowego.
- Objawy obejmują plamienia, krwawienia i dolegliwości bólowe oraz wpływ na płodność.
- Diagnostyka zaczyna się od badania przezpochwowego i może obejmować dodatkowe badania.
- Histeroskopia z usunięciem i oceną histopatologiczną to standard potwierdzający.
- Po menopauzie każde niepokojące krwawienie wymaga szybkiej diagnostyki.
Polip endometrialny a polip szyjki macicy – co dokładnie oznacza rozpoznanie
Rozpoznanie może dotyczyć dwóch różnych lokalizacji, które wpływają na diagnostykę i objawy.
Polip endometrialny to miejscowy przerost błony śluzowej wyrastający z jamy macicy. Zmiana ta zwykle wymaga obrazowania, by ocenić wielkość i położenie.
Polip szyjkowy natomiast bywa widoczny podczas badania we wzierniku, bo może wystawać z ujścia zewnętrznego szyjki. To ułatwia bezpośrednie rozpoznanie.
Większość zmian ma charakter łagodny, ale istnieje niewielkie ryzyko zezłośliwienia — częstsze po menopauzie. Lekarz zwróci uwagę na wiek, długotrwałą ekspozycję na estrogeny i czynniki metaboliczne.
- Rozróżnienie lokalizacji pomaga zaplanować dalsze badania.
- Słowa w wyniku, takie jak „zmiana ogniskowa” czy „niejednorodność endometrium”, ułatwią rozmowę z lekarzem.
| Cecha | Polip endometrialny | Polip szyjkowy |
|---|---|---|
| Lokalizacja | Jama macicy | Kanał szyjki / ujście zewnętrzne |
| Wykrywanie | Badanie obrazowe, często konieczna histeroskopia | Badanie we wzierniku, możliwe pobranie materiału |
| Ryzyko | Przeważnie łagodny, ryzyko zwiększa się po menopauzie | Zazwyczaj łagodny, łatwiejszy do oceny klinicznej |
Polip macicy USG – jak wygląda w badaniu ultrasonograficznym przezpochwowym
W praktyce ultrasonografia przezpochwowa ujawnia zmiany wewnątrz jamy macicy i pomaga zaplanować dalsze kroki.
Podczas badania lekarz ocenia grubość i strukturę endometrium oraz szuka ewentualnego ogniska w jamie. Zwraca uwagę na wyraźnie odgraniczoną zmianę, niejednorodność i asymetrię.
Najlepszy moment do wykonania badania to I faza cyklu, zwykle 5.-10. dzień. Wtedy błona śluzowa jest cieńsza i wykrycie ognisk jest łatwiejsze.
Obraz nie zawsze jest jednoznaczny. Jeśli zdjęcie budzi wątpliwości, lekarz proponuje badania uzupełniające lub kontrolę w kolejnym cyklu.
Typowa ścieżka rozpoczyna się od wywiadu i badania ginekologicznego, potem wykonuje się obrazowanie jamy. To pozwala wykluczyć zmianę szyjki i lepiej zaplanować postępowanie.
Praktyczne wskazówki: na wizytę zabierz opis poprzednich badań, daty cyklu i listę objawów. Dopytaj o sformułowania w opisie — np. „ogniskowa niejednorodność” czy „hypechogeniczna zmiana” — i co sugerują dla dalszej diagnostyki.
| Co ocenia lekarz | Znaczenie w opisie | Możliwy dalszy krok |
|---|---|---|
| Grubość endometrium | Ocena fazy cyklu i ryzyka | Kontrola w I fazie lub badania uzupełniające |
| Wyraźnie odgraniczona zmiana | Może sugerować ognisko wymagające wyjaśnienia | Histeroskopia lub sonohisterografia |
| Niejednorodność / asymetria | Obraz niejednoznaczny | Powtórne obrazowanie lub biopsja |
Objawy polipa macicy, które najczęściej kierują na wizytę do ginekologa
Najczęściej to nieprawidłowe krwawienia skłaniają pacjentkę do wizyty u ginekologa. W literaturze podaje się, że dotyczy to 64–88% chorych.
Do najczęstszych objawów należą krwawienia kontaktowe po stosunku lub badaniu, plamienia międzymiesiączkowe oraz przedłużone miesiączki. Mogą wystąpić także upławy i zwiększone wydzielanie śluzu z dróg rodnych.
Dolegliwości bólowe pojawiają się przy większych zmianach — to uczucie ucisku lub skurcze w podbrzuszu. Rzadko zmiana może wystawać do pochwy lub blokować kanał szyjki.
Ważne: część pacjentek nie ma żadnych objawów i wykrycie jest przypadkowe podczas rutynowych badań.
- Wpływ na płodność: polipy mogą utrudniać implantację i powodować problemy z zajściem w ciążę.
- Kiedy pilnie zgłosić się do lekarza: krwawienie po menopauzie, narastające dolegliwości lub nawracające plamienia.
| Objaw | Jak wygląda | Kiedy zgłosić się do ginekologa |
|---|---|---|
| Krwawienia kontaktowe | Krwawienie po współżyciu lub badaniu | Za każdym razem, gdy się powtarza |
| Plamienia / nieregularne krwawienia | Między miesiączkami lub przedłużone miesiączki | Jeśli trwają kilka cykli lub nasilają się |
| Ból i upławy | Ucisk, skurcze, zwiększona wydzielina | Gdy pojawia się bez objawów zakażenia |
Jak przygotować się do badania i czego spodziewać się podczas wizyty ginekologicznej
Przygotowanie do wizyty u ginekologa ułatwia szybką i trafną diagnostykę.
Zaplanuj konsultację w I fazie cyklu, najlepiej 5.–10. dzień po miesiączce. W tym czasie obraz endometrium jest czytelniejszy, co zwiększa szansę na jednoznaczną ocenę podczas badania.
Na początku lekarz przeprowadzi krótki wywiad o objawach, wcześniejszych zabiegach i przyjmowanych lekach. Potem nastąpi badanie ginekologiczne, podczas którego oceniana jest szyjka szyjki macicy — zmiany w tym miejscu bywają widoczne we wzierniku.

Następnie standardem jest badanie przezpochwowe. Lekarz oceni strukturę endometrium i poszuka ognisk wymagających dalszej diagnostyki. Jeśli obraz będzie niejednoznaczny, omówi wskazania do dodatkowych badań, np. sonohisterografii lub histeroskopii.
Praktyczne wskazówki:
- Zabierz poprzednie opisy badań, listę leków i informacje o cyklu.
- Zapytaj o wielkość i lokalizację zmiany, ryzyko, potrzebę SIS lub histeroskopii.
- Ustal plan kontroli i terminy następnych badań.
| Co warto przynieść | Dlaczego to ważne | Efekt dla diagnostyki |
|---|---|---|
| Poprzednie opisy badania | Porównanie zmian w czasie | Szybsza decyzja terapeutyczna |
| Lista leków i chorób | Wpływ na interpretację obrazu i leczenie | Bezpieczne i trafne wskazania |
| Informacja o cyklu | Optymalny termin badania | Lepsza czytelność endometrium |
Kiedy wykonuje się sonohisterografię (SIS) i co wnosi do diagnostyki jamy macicy
USG SIS wykonuje się przede wszystkim wtedy, gdy standardowe badanie nie daje pewności, a podejrzenie zmiany wraca w kolejnych opisach. W niektórych przypadkach obraz jest zmienny i konieczne jest wyraźniejsze uwidocznienie wnętrza jamy.
Procedura jest prosta. Po krótkim przygotowaniu lekarz wprowadza cienki cewnik do jamy i podaje płyn, najczęściej sól fizjologiczną. Równocześnie wykonuje się ocenę ultrasonograficzną, co zwiększa kontrast i poprawia widoczność.
Co wnosi SIS? Pozwala lepiej ocenić granice zmiany, odróżnić ognisko od nierównego endometrium i zobaczyć dokładniej wnętrze jamy. To pomaga zaplanować dalsze postępowanie.
Ograniczenia: SIS nie zastępuje badania histopatologicznego po usunięciu zmiany. Wynik wpływa jednak na decyzję kliniczną — lekarz może rekomendować obserwację przy łagodnych cechach lub skierować na histeroskopię, gdy zmiana ma niepokojące cechy.
| Wskazanie | Co pokazuje SIS | Skutek dla pacjentki |
|---|---|---|
| Obraz niejednoznaczny w badaniu | Wyraźniejsze granice zmiany | Lepsze planowanie leczenia |
| Podejrzenie ogniska powtarzające się | Oddzielenie ogniska od zmienionego endometrium | Decyzja: obserwacja lub zabieg |
| Przygotowanie do histeroskopii | Mapa lokalizacji i wielkości zmiany | Skuteczniejszy zabieg diagnostyczno-leczniczy |
Histeroskopia jako „złoty standard” – rozpoznanie i możliwość usunięcia polipów
W trakcie histeroskopii lekarz widzi strukturę jamy macicy i może natychmiast usunąć podejrzaną zmianę. To procedura, która łączy diagnostykę z leczeniem.
Histeroskopia diagnostyczna polega na wprowadzeniu kamery przez szyjkę do wnętrza macicy i ocenie wyglądu endometrium. W wersji operacyjnej lekarz stosuje mikronarzędzia, by wyciąć zmianę.
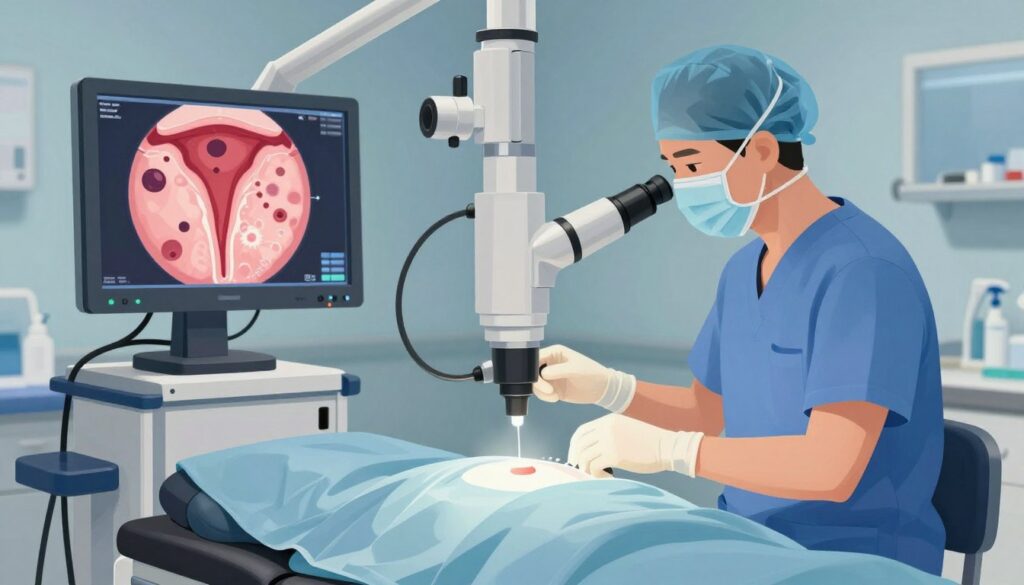
Usuwanie odbywa się pętlą elektryczną, nożyczkami lub kleszczykami. Zabieg zwykle trwa kilkanaście minut — w literaturze pojawia się około 10 minut — i może być wykonany w krótkim znieczuleniu.
Dlaczego to lepsze niż łyżeczkowanie? Histeroskopia daje większą precyzję, mniejsze ryzyko uszkodzenia zdrowych tkanek i mniejsze prawdopodobieństwo pozostawienia resztek.
Każda usunięta zmiana powinna trafić do badania histopatologicznego. Tylko ono potwierdza ostateczny charakter zmiany i wpływa na dalsze decyzje terapeutyczne.
Po zabiegu pacjentka zwykle pozostaje na krótkiej obserwacji i wraca do domu tego samego dnia. Lekarz omówi wyniki histopatologii i zaplanuje kontrolę.
| Aspekt | Histeroskopia diagnostyczna | Histeroskopia operacyjna |
|---|---|---|
| Cel | Wzrokowa ocena jamy macicy | Ocena i jednoczesne usunięcie zmiany |
| Narzędzia | Histeroskop z kamerą | Pętla elektryczna, nożyczki, kleszczyki |
| Czas trwania | Krótka procedura | Zazwyczaj kilkanaście minut (~10 min) |
| Znieczulenie | Możliwe miejscowe lub sedacja | Krótka sedacja lub znieczulenie ogólne w zależności od wskazań |
| Korzyści | Dokładna ocena zmian | Precyzyjne usunięcie i mniejsze ryzyko pozostawienia resztek |
Leczenie polipa macicy po rozpoznaniu: obserwacja, hormony czy zabieg
Decyzja o leczeniu zależy od wielkości zmiany, liczby ognisk, objawów oraz planów prokreacyjnych pacjentki.
Proces terapeutyczny uwzględnia wiek, ryzyko onkologiczne i obecność dolegliwości. Lekarz może zaproponować różne opcje — od kontroli po zabieg operacyjny.
Kiedy obserwacja jest wskazana? Przy bardzo małych, bezobjawowych zmianach u kobiet przed menopauzą. Czasami dochodzi do samoistnego złuszczenia podczas miesiączki. Obserwacja obejmuje jasny plan kontroli i powtarzalne badania.
Terapia hormonalna ma na celu zmniejszenie rozrostu endometrium i ograniczenie nawrotów. Stosuje się ją zwłaszcza przy nawracających zmianach lub gdy pacjentka chce odroczyć zabieg.
W przypadkach objawowych, dużych zmian, niepłodności lub podejrzenia nieprawidłowości, preferowane jest leczenie zabiegowe z pobraniem materiału do badania.
- Histeroskopia operacyjna to najczęściej wybierana metoda — precyzyjna i jednocześnie diagnostyczna.
- W wyjątkowych sytuacjach rozważa się abrazję (łyżeczkowanie), ale ma ona większe ryzyko pozostawienia resztek.
„Leczenie powinno być dobierane indywidualnie — ważne jest omówienie korzyści i ryzyka oraz plan kontroli po zabiegu.”
Pacjentka powinna przygotować się mentalnie: zapytać lekarza o cele leczenia, możliwe powikłania oraz wpływ na płodność. Indywidualny dobór leczenia daje najlepsze efekty i spokój przy podejmowaniu decyzji.
Co dalej po diagnozie i po usunięciu polipa: kontrola, płodność i sygnały alarmowe
Po usunięciu zmiany kluczowe staje się potwierdzenie jej charakteru i harmonogram wizyt kontrolnych. Wynik badania histopatologicznego wyjaśnia, czy mamy do czynienia ze zmianą łagodną i zamyka etap diagnostyczny.
Plan kontroli zwykle obejmuje wizytę po kilku tygodniach oraz obrazowanie w kolejnych cyklach. Lekarz wyjaśni, jakie objawy obserwować i kiedy zgłosić się szybciej.
W niektórych przypadkach polipy mogą nawracać — wtedy rozważa się korektę leczenia hormonalnego. Usunięcie często poprawia szanse na implantację i komfort życia kobiet planujących ciążę.
Sygnały alarmowe: nieoczekiwane krwawienie po menopauzie, nawracające plamienia lub narastające dolegliwości wymagają pilnej konsultacji.
Checklistę „co robić dalej”: zachowaj dokumentację, umów kontrole, obserwuj objawów i zgłoś się natychmiast przy alarmowych zmianach.

Radiologia fascynuje mnie tym, jak wiele potrafi pokazać i jak bardzo wspiera trafną diagnostykę. Lubię porządkować tematykę badań obrazowych i tłumaczyć, jak się do nich przygotować oraz czego się spodziewać. Cenię precyzję, spokój i jasne informacje, bo w zdrowiu nie ma miejsca na domysły. Zwracam uwagę na to, że dobrze postawione pytanie i właściwe badanie potrafią oszczędzić wiele stresu.