Czy naprawdę jedno badanie obrazowe potrafi odpowiedzieć na tak poważne pytanie?
Krótko: MRI to metoda bez promieniowania, często z kontrastem, która dobrze pokazuje tkanki miękkie i zmiany w miednicy.
Obraz może ujawnić guz lub naciek, ale sam wynik nie zastępuje potwierdzenia choroby. Ostateczne rozpoznanie wymaga kolonoskopii, pobrania wycinka i badania histopatologicznego.
W artykule zarysujemy, kiedy obrazowanie pomaga w ocenianiu zaawansowania, a kiedy ma ograniczenia w wykrywaniu drobnych zmian śluzówki.
Przedstawimy też ścieżkę krok po kroku: objawy i ryzyko → dobór badań → interpretacja wyniku → kolejne decyzje terapeutyczne.
Kluczowe wnioski
- MRI pomaga ocenić rozległość guza i naciekanie tkanek, ale nie zastępuje kolonoskopii.
- Obrazowanie bywa przydatne w planowaniu leczenia i wykrywaniu przerzutów.
- Potwierdzenie nowotworu wymaga pobrania wycinka i histopatologii.
- Badania przesiewowe i objawy są sygnałem do pilnej wizyty u lekarza.
- Szybka ścieżka diagnostyczna zmniejsza ryzyko opóźnień w leczeniu.
Co oznacza „wykrycie” raka jelita grubego w badaniach obrazowych
W badaniach obrazowych „wykrycie” oznacza często jedynie zidentyfikowanie podejrzanej zmiany, nie jej bezwzględne potwierdzenie.
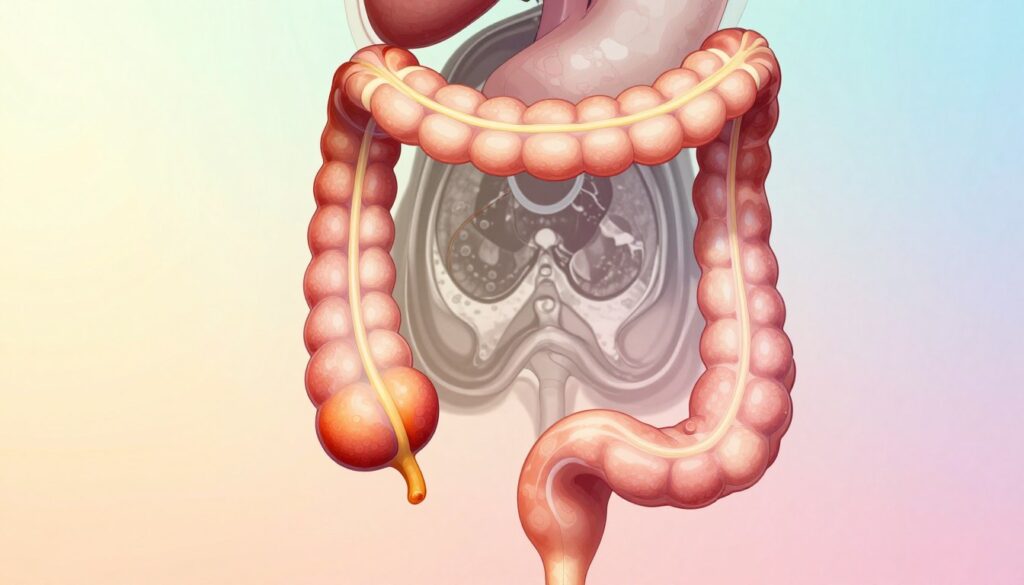
Obraz może ukazać guz, naciekanie tkanek lub powiększone węzły. Takie informacje pomagają w ocenie zaawansowania choroby i planowaniu leczenia.
Jednak badanie ma ograniczenia w ocenie błony śluzowej. Drobne lub płaskie zmiany w świetle jelita grubego często pozostają niewidoczne.
Dlatego dodatni wynik obrazowy zwykle wymaga potwierdzenia histopatologicznego. Biopsja i wycinek pozwalają odróżnić zmiany łagodne od złośliwych.
- Co daje obraz: wielkość guza, naciekanie, węzły, przerzuty.
- Co daje kolonoskopia: bezpośrednia ocena śluzówki i pobranie wycinka.
Pacjent otrzymuje opis radiologa i pliki z obrazami. Bez wyniku histopatologii nie ma ostatecznego rozpoznania nowotworów.
Przed badaniem zapytaj lekarza, czy celem jest szukanie zmian w świetle jelita, czy mapowanie zasięgu. To pomoże wybrać właściwe badania i uniknąć niepotrzebnych powtórek.
Rak jelita grubego w Polsce dziś: kogo dotyczy i dlaczego bywa wykrywany późno
Co roku około 18 tys. osób w Polsce otrzymuje rozpoznanie raka jelita grubego.
Choroba najczęściej dotyczy osób po 50. roku życia, a szczyt rozpoznań występuje między 70 a 80 lat. Ryzyko rośnie z wiekiem, dlatego programy przesiewowe skupiają się na tej grupie.
Nowotwór może rozwijać się długo i bez objawów. To tzw. cichy przebieg, który przesuwa moment zgłoszenia się do lekarza.
Wiele przypadków powstaje z polipów gruczolakowych. Usunięcie polipa podczas kolonoskopii (polipektomia) obniża ryzyko rozwoju choroby o około 75–90%.
Główne przyczyny późnych rozpoznań to bagatelizowanie niespecyficznych objawów, odwlekanie kolonoskopii oraz mylenie krwawień z hemoroidami. Szybkie wykrycie zwiększa szanse na leczenie i lepsze rokowanie.
„Szybkie badania przesiewowe ratują życie — regularne kontrole po 50. roku życia znacząco zmniejszają ryzyko zaawansowanej choroby.”
| Wskaźnik | Wartość | Znaczenie |
|---|---|---|
| Roczna liczba zachorowań | ≈ 18 000 | Jedno z najczęstszych nowotworów |
| Wiek ryzyka | ≥ 50 roku życia; szczyt 70–80 lat | Target dla badań przesiewowych |
| Polipektomia | Obniżenie ryzyka 75–90% | Skuteczna profilaktyka |
Objawy i sygnały ostrzegawcze, które powinny skłonić do badań
Zmiana rytmu wypróżnień lub przewlekłe wzdęcia nie powinny być ignorowane, zwłaszcza gdy utrzymują się tygodniami.
Niespecyficzne objawy to ból brzucha, wzdęcia, zmiana rytmu wypróżnień i przewlekłe osłabienie. Gdy dolegliwości trwają dłużej niż kilka tygodni, warto ustalić przyczynę u lekarza.
Objawy sugerujące krwawienie to widoczna krew w stolcu lub dodatni test na krew utajoną. Pozytywny wynik testu nie zawsze oznacza nowotwór — może wskazywać też inne choroby przewodu pokarmowego.
- Alarmowe sygnały: znaczny spadek masy ciała, niedokrwistość, ołówkowate stolce, objawy niedrożności — wymagają pilnej diagnostyki i szybkich badań.
- Bolesne parcie i uczucie niepełnego wypróżnienia też zasługują na ocenę, zwłaszcza u osoby z czynnikami ryzyka.
- Podobne objawy mogą dawać uchyłki, choroba wrzodowa czy zapalenia — nie stawiaj diagnozy samodzielnie.
Przygotuj dla lekarza: czas trwania objawów, stosowane leki, wywiad rodzinny i wyniki testów na krew. To przyspieszy decyzję o dalszych badaniach i kierunku diagnostyki.
„Wczesna konsultacja medyczna zwiększa szanse na szybkie wykrycie i skuteczne leczenie.”
| Objaw | Możliwe znaczenie | Pilność |
|---|---|---|
| Zmiana rytmu wypróżnień | Funkcjonalne zaburzenia lub zmiana organiczna | Skonsultować w ciągu kilku tygodni |
| Krew w stolcu / krew utajona | Krwawienie z przewodu pokarmowego | Wysoka — szybka endoskopia |
| Spadek masy ciała, niedokrwistość | Objaw alarmowy, możliwe zaawansowanie choroby | Pilne — szybka ścieżka diagnostyczna |
Czynniki ryzyka: kiedy badania wykonuje się wcześniej i częściej
Decyzja o przyspieszeniu badań zależy od skumulowanego ryzyka u danej osoby.
Wiek pozostaje najważniejszym czynnikiem — ryzyko rośnie po 50. roku życia, a w określonych sytuacjach badania zaczyna się już po 40. roku życia.
Styl życia również ma znaczenie: otyłość, brak aktywności, nadmierne spożycie alkoholu, palenie i dieta bogata w tłuszcze nasycone zwiększają prawdopodobieństwo rozwoju zmian nowotworowych.
Choroby przewlekłe, takie jak cukrzyca czy nieswoiste zapalenia jelit (WZJG, Choroba Crohna), uzasadniają wcześniejszą i częstszą diagnostykę.
- Obciążenie rodzinne i zespoły genetyczne (np. Lynch, FAP) — wskazówka do intensywniejszego programu badań.
- Dokumentacja: przygotuj listę krewnych, wiek rozpoznań i rodzaje nowotworów.
- Decyzja lekarza powinna brać pod uwagę objawy, wiek i obciążenia jednocześnie.
„Wywiad rodzinny i choroby przewlekłe często zmieniają rekomendacje dotyczące badań przesiewowych.”
| Czynnik | Wpływ | Rekomendacja |
|---|---|---|
| Wiek ≥50 lat | Wyższe ryzyko rozwoju zmian | Regularne badania przesiewowe |
| Obciążenie rodzinne | 10–30% uwarunkowań genetycznych | Rozpoczęcie badań po 40. roku życia |
| Choroby przewlekłe (WZJG, Crohn, cukrzyca) | Wyższe ryzyko przewlekłego stanu zapalnego | Częstsze kontrole i indywidualna ścieżka diagnostyczna |
Czy rezonans magnetyczny wykryje raka jelita grubego
Badanie rezonansu często służy do mapowania zasięgu nowotworu w obrębie tkanek miękkich, nie zaś do ostatecznego potwierdzenia zmiany w świetle jelita.
Co potrafi pokazać MRI: obraz masy, naciekanie okolicznych tkanek, powiększone węzły i odległe przerzuty. Metoda nie używa promieniowania jonizującego i często wykonywana jest z kontrastem, co poprawia widoczność zmian.
Gdzie ma ograniczenia: badanie gorzej uwidacznia małe lub płaskie zmiany na błonie śluzowej. Do oceny „co jest w świetle jelita” lepsza pozostaje endoskopia z pobraniem wycinka.
Jakość wyniku zależy od protokołu i sprzętu (1.5T vs 3T) oraz od doświadczenia opisującego radiologa. Przed podaniem środka kontrastowego zaleca się oznaczenie kreatyniny i zgłoszenie chorób nerek czy obecności implantów.
- Wskazania kliniczne: mapowanie zasięgu w miednicy, planowanie leczenia chirurgicznego lub onkologicznego.
- Na co zwrócić uwagę w opisie: sformułowania typu zmiana podejrzana, naciekanie lub powiększone węzły sugerują pilną kolonoskopię i dalszą diagnostykę.
„Obrazowanie odpowiada częściej na pytanie, jak daleko to zaszło, niż na pytanie, czy zmiana jest złośliwa.”
Kolonoskopia i histopatologia jako klucz do potwierdzenia rozpoznania
Kolonoskopia pozostaje podstawowym narzędziem do bezpośredniej oceny błony śluzowej i pobrania materiału do badań.
Badanie pozwala obejrzeć całe jelito grubego i odbytnicę oraz pobrać wycinki. W czasie jednego badania można też usunąć polipy.
Polipektomia obniża ryzyko raka jelita grubego o około 75–90%. To realna metoda profilaktyczna i lecznicza w jednym zabiegu.
Histopatologia rozstrzyga, czy zmiana jest złośliwa, jaki ma typ i jaki stopień zaawansowania. Na tej podstawie ustala się dalsze leczenie.
W praktyce przesiewowej rekomenduje się kolonoskopia po 50. roku życia co około 10 lat przy prawidłowym wyniku. Jako alternatywa stosuje się test na krew utajoną co 1–2 lata.
- Co robić przy dodatnim teście: wynik dodatni → kolonoskopię.
- Komfort pacjenta: badanie zwykle wykonuje się w sedacji — zapytaj o zakres i postępowanie przy polipach.
- Uwaga praktyczna: prawidłowy obraz z innych badań nie zastępuje kolonoskopii przy objawach alarmowych.
„Biopsja i ocena histopatologiczna to niezbędny krok, by zamknąć proces diagnostyczny i zacząć leczenie na właściwym etapie.”
Badania uzupełniające: kiedy lekarz zleca TK, USG/TRUS, PET, wlew kontrastowy i „wirtualne” metody
Lekarz zleca dodatkowe badania, gdy potrzebne jest dokładne mapowanie zmian i ocena stopnia zaawansowania choroby.
TK jest szybkie i łatwo dostępne. Służy do badania klatki piersiowej i jamy brzusznej, by sprawdzić obecność przerzutów, zwłaszcza w wątrobie i płucach.
MRI daje lepszą ocenę tkanek miękkich i węzłów w miednicy, ale trwa dłużej. Obie metody zwykle oceniaj¹ zasięg i zaawansowanie, nie zastępują jednak endoskopii.
TRUS i USG wykonuje się przy zmianach okołoodbytniczych. Pozwalają na precyzyjne lokalne mapowanie przed zabiegiem.
PET przydaje się przy podejrzeniu wznowy lub niejasnych przerzutów do wątroby. To narzędzie uzupełniające, nie stosuje się go rutynowo w przesiewie.
Wlew kontrastowy lub kolonografia (TK/MR) bywa stosowana przy przeciwwskazaniach do kolonoskopii. Dają mniej inwazyjną ocenę, jednak brak biopsji oznacza, że dodatni wynik wymaga kolonoskopii.
„Badania uzupełniające pomagają odpowiedzieć na pytanie o zasięg i odległe ogniska choroby, co wpływa na plan leczenia.”
| Metoda | Główne zastosowanie | Zaleta / ograniczenie |
|---|---|---|
| TK | Ocena klatki piersiowej i jamy brzusznej (przerzuty) | Szybkie i dostępne / używa promieniowania |
| MRI | Mapowanie miednicy, ocena węzłów | Brak promieniowania / dłuższy czas badania |
| TRUS / USG | Dokładna ocena okolicy odbytnicy | Dobre do mapowania miejscowego / ograniczona do rejonu |
| PET | Wykrywanie wznowy i odległych przerzutów | Wysoka czułość przy wznowie / nie do badań przesiewowych |
| Wlew kontrastowy / kolonografia | Alternatywa przy przeciwwskazaniu do kolonoskopii | Mniej inwazyjne / brak możliwości biopsji |
Co zrobić po wyniku MRI, testu kału lub kolonoskopii, aby nie stracić czasu
Po otrzymaniu wyniku warto mieć jasny plan działania, by uniknąć niepotrzebnych opóźnień.
Jeśli wynik testu na krew utajoną jest dodatni, to sygnał do pilnej kolonoskopii — sam test nie stanowi rozpoznania. Przy niejednoznacznych opisach obrazowych ustal termin endoskopii lub dodatkowych badań obrazowych.
Morfologia z niedokrwistością to czerwona flaga. Marker CEA służy głównie do monitorowania, nie do przesiewu. Kalprotektyna wskazuje zapalenie, ale nie rozstrzyga o rozpoznaniu.
Przygotuj dokumenty: listę objawów z osi czasu, leki, opisy i płyty CD oraz aktualną kreatyninę po kontraście. Zapytaj lekarza: „jak szybko kolonoskopia?”, „czy potrzebne TK klatki/jamy brzusznej?”, „czy oceniamy wątrobę i płuca pod kątem przerzutów?”.
Gdy występują krew w stolcu, szybka utrata masy, nasilone bóle lub objawy niedrożności — działaj natychmiast. Obrazowanie pomaga planować leczenie i ocenić zaawansowania, ale ostateczne rozpoznanie potwierdza histopatologia.

Radiologia fascynuje mnie tym, jak wiele potrafi pokazać i jak bardzo wspiera trafną diagnostykę. Lubię porządkować tematykę badań obrazowych i tłumaczyć, jak się do nich przygotować oraz czego się spodziewać. Cenię precyzję, spokój i jasne informacje, bo w zdrowiu nie ma miejsca na domysły. Zwracam uwagę na to, że dobrze postawione pytanie i właściwe badanie potrafią oszczędzić wiele stresu.