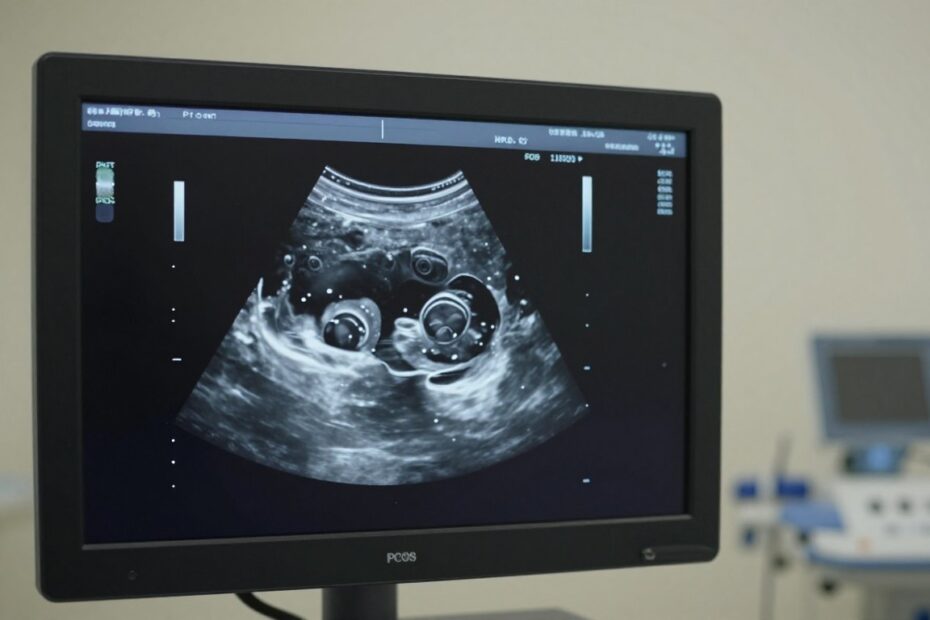
Czy obraz jajników w badaniu może przesądzać o diagnozie?
W praktyce często widzimy sprzeczne wyniki i niejasności. Diagnostyka zespół policystycznych jajników to nie tylko zdjęcie. Potrzebne są także objawy kliniczne i badania krwi, by spełnić kryteria rozpoznania.
Ważne jest rozróżnienie: policystyczny obraz jajników nie zawsze oznacza chorobę. Nie każda kobieta z takim opisem ma zespół policystycznych jajników. Dane epidemiologiczne mówią o 5–10% kobiet w wieku rozrodczym dotkniętych tym zespołem.
W tym przewodniku wyjaśnimy, co lekarz może wyczytać z opisu, na co zwrócić uwagę przy liczbie pęcherzyków i kiedy wnioski mogą być przedwczesne. Podpowiemy, jak przygotować się do badania i jakie kolejne kroki zaplanować.
Kluczowe wnioski
- Obraz jajników to tylko jedna część rozpoznania.
- Rozpoznanie wymaga połączenia USG, objawów i badań biochemicznych.
- Policystyczny obraz jajników może być bezobjawowy.
- Pacjentka powinna pytać o liczbę pęcherzyków i objętość jajnika.
- Diagnoza to proces: konsultacja, badania i wykluczenie innych przyczyn.
Co pokazuje USG w podejrzeniu zespołu policystycznych jajników i dlaczego budzi tyle wątpliwości
W badaniu lekarz ocenia liczbę pęcherzyków, ich średnicę, rozkład oraz objętość jajnika. International PCOS Network z 2018 roku przyjęła próg morfologii policystycznej: ≥20 pęcherzyków (2–9 mm) lub objętość ≥10 cm³.
Jednak obraz może być zmienny. Parametry zależą od jakości aparatu, techniki badania, dnia cyklu i doświadczenia osoby wykonującej badanie. To wszystko ma istotny wpływ na wynik.
Sam opis policystycznych jajników nie przesądza o chorobie. W większości przypadków taki obraz występuje też u kobiet bez objawów.
„Obraz ultrasonograficzny wspiera diagnozę, ale nie zastępuje badania klinicznego i testów hormonalnych.”
| Kryterium | Wartość (2018) | Ograniczenia |
|---|---|---|
| Liczba pęcherzyków | ≥20 (2–9 mm) | Sprzęt, technika, dzień cyklu |
| Objętość jajnika | ≥10 cm³ | Różnice pomiarowe między operatorami |
| Starsze progi | 12 pęcherzyków | Zmiana definicji wpływa na rozpoznania |
W badaniu nie zobaczymy bezpośrednio hiperandrogenizmu ani insulinooporności. Dlatego zespół policystycznych jajników wymaga analizy objawów klinicznych i badań krwi.
USG jest narzędziem wspierającym. Wynik może jednak nakierować na dalsze kroki, np. monitorowanie owulacji lub dodatkowe badania.
PCOS USG: jak przygotować się do badania i jaki typ USG wybrać
Dobór techniki badania oraz termin w cyklu decydują o jakości obrazu jajnika. Najdokładniejsze jest badanie przezpochwowe; gdy jest niemożliwe, przezodbytnicze daje lepszy obraz niż przezbrzuszne.
Praktyczna instrukcja krok po kroku:
- Umów wizytę u doświadczonego ginekologa.
- Podaj datę ostatniej miesiączki, długość cykli i przyjmowane leki.
- Jeśli celem jest ocena owulacji, zaplanuj badanie około 7. dnia cyklu i/lub monitoring co 2–3 dni.
„Wybór metody wpływa na liczbę policzalnych pęcherzyków i objętość jajnika.”
| Typ badania | Dokładność | Zalecenie |
|---|---|---|
| Przezpochwowe | Najwyższa | Standard u kobiet wieku rozrodczym |
| Przezodbytnicze | Wysoka | Gdy przezpochwowe jest niemożliwe |
| Przezbrzuszne | Niższa | Użyteczne przy pęcherzu pełnym, mniej dokładne dla jajników |
Powiedz lekarzowi o nieregularnych miesiączkach, lekach hormonalnych i objawach. Jeśli oceniasz owulację, warto zrobić serię badań zamiast jednego. Dzięki temu wynik będzie miarodajny.
Jak wygląda obraz jajników w PCOS w badaniu USG
W obrazie jajników najczęściej widzimy liczne, drobne pęcherzyki i powiększoną objętość. Typowy opis to wiele pęcherzyków 2–9 mm oraz jajnik o objętości ≥10 cm³.
W praktyce opisy często używają dwóch porównań: „sznur pereł” — pęcherzyki ułożone na obwodzie, lub „ser szwajcarski” — rozproszona struktura z wieloma drobnymi pęcherzykami. Zwykle zmiana jest symetryczna w obu jajnikach.
Stosowane kryteria liczby pęcherzyków różnią się: starsze progi mówiły o ≥12, nowsze rekomendacje o ≥20. W praktyce obserwuje się też jajniki z 25–30 małymi pęcherzykami.
W zespole policystycznych jajników często nie widać pęcherzyka dominującego w I fazie cyklu. To koreluje z zaburzeniami owulacji i utrudnioną dominacją folikularną.
Ważne: obraz sam w sobie nie zmierzy poziomu hormonów ani męskich hormonów płciowych. Może jedynie sugerować skutki zaburzeń, które wymagają badań krwi i oceny klinicznej.
- Na co zwrócić uwagę w opisie: objętość jajnika, liczba pęcherzyków, średnica pęcherzyków, obecność pęcherzyka dominującego.
- Obraz PCO może wystąpić bez pełnego zespołu; kontekst kliniczny jest niezbędny.
| Cecha | Wartość | Znaczenie kliniczne |
|---|---|---|
| Objętość jajnika | ≥10 cm³ | Wskazuje na powiększenie, pomocne w rozpoznaniu |
| Liczba pęcherzyków | ≥12 (starsze) / ≥20 (nowsze) | Większa liczba zwiększa prawdopodobieństwo obrazu policystycznego |
| Układ pęcherzyków | Obwodowy lub rozproszony | Opis „sznur pereł” lub „ser szwajcarski” ułatwia interpretację |
| Obecność pęcherzyka dominującego | Brak częsty | Koreluje z zaburzeniem owulacji |
Czy samo USG wystarcza do rozpoznania PCOS
Obraz anatomiczny to tylko część układanki diagnostycznej. Rozpoznanie zespołu wymaga spełnienia kryteriów Rotterdam (2003): dwa z trzech — zaburzenia owulacji, hiperandrogenizm kliniczny lub biochemiczny oraz policystyczny obraz jajników.
Oznacza to, że samo badanie obrazowe nie wystarczy. Lekarz łączy wynik z wywiadem o cyklach, zmianach skórnych i objawach metabolicznych. Pomiar hormonów potwierdza lub wyklucza hiperandrogenizm.
„Nie stawiaj diagnozy na podstawie jednego opisu — potrzebny jest kontekst kliniczny.”
- Scenariusz 1: policystyczny obraz bez objawów — często wymaga jedynie obserwacji.
- Scenariusz 2: objawy bez obrazu — konieczne badania hormonalne i dalsza diagnostyka.
- Obawy o niepłodność nie zawsze są uzasadnione; wiele kobiet pcos zajdzie w ciążę po właściwej ocenie i leczeniu.
| Co ocenia lekarz | Dlaczego to ważne |
|---|---|
| Wywiad o cyklach i objawach | Pomaga ustalić zaburzenia owulacji |
| Badania hormonalne | Potwierdzają hiperandrogenizm |
| Wykluczenie innych przyczyn | Zapobiega błędnej diagnozie zespołu |
Jak interpretować wynik USG w kontekście objawów: PCO vs PCOS
W praktyce obraz jajnika trzeba zawsze zestawić z symptomami zgłaszanymi przez pacjentkę.
PCO oznacza jedynie policystyczny obraz jajników widoczny w badaniu. Zespół policystycznych to natomiast zbiór objawów i zaburzeń hormonalnych oraz metabolicznych.
Kiedy obraz ma znaczenie kliniczne? Gdy towarzyszą mu wyraźne objawy: nieregularne miesiączki, nadmierne owłosienie, trądzik, łysienie typu męskiego, otyłość brzuszna lub zaburzenia glikemii.
Istnieją też kobiety z objawami zespołu bez typowego obrazu na obrazie. W takich przypadkach diagnoza opiera się na badaniach hormonalnych i ocenie klinicznej, a nie tylko na opisie.
Jak czytać opis? Sformułowania sugerujące PCO to: „liczne pęcherzyki 2–9 mm”, „sznur pereł” oraz objętość ≥10 cm³. Opisy nieswoiste wymagają korelacji z objawami i wiekiem pacjentki.
„Obraz to wskazówka, nie wyrok — interpretacja zależy od kontekstu klinicznego.”
Przy planowaniu ciąży lub kontroli objawów lekarz weźmie pod uwagę cel diagnostyki i ustali dalsze kroki.
| Element opisu | Co sugeruje | Co dalej |
|---|---|---|
| Liczne pęcherzyki 2–9 mm | Policystyczny obraz jajników | Porównanie z objawami i badania krwi |
| Objętość ≥10 cm³ | Powiększenie jajnika | Monitorowanie lub dalsze badania |
| Brak obrazu, ale objawy | Możliwy zespół mimo braku PCO | Badania hormonalne i metaboliczne |
Jakie badania krwi uzupełniają USG w diagnostyce PCOS
Ocena laboratoryjna uzupełnia obraz jajników i kieruje leczeniem. Najważniejsze oznaczenia wykonuje się zwykle w 3–5 dniu cyklu, by wyniki hormonów były porównywalne.
Zalecane badania:
- Testosteron całkowity i SHBG — ocena poziom androgenów.
- Androstendion i DHEA‑S — pomocne przy różnicowaniu źródła nadmiaru androgenów.
- LH i FSH — stosunek pomaga ocenić zaburzenia owulacji.
Do oceny owulacji wykonuje się progesteron w II fazie cyklu. Lekarz może zaproponować monitoring zamiast jednego badania, gdy cykle są nieregularne.
W kierunku insulinooporności rekomendowany jest OGTT (test obciążenia glukozą). Około 30% pacjentek ma nieprawidłowy wynik, co wpływa na ryzyko metaboliczne.
„Badania krwi nie tylko potwierdzają hiperandrogenizm, ale też pomagają wykluczyć inne przyczyny, np. choroby tarczycy czy hiperprolaktynemię.”

| Badanie | Co pokazuje | Uwagi |
|---|---|---|
| Testosteron całkowity / SHBG | Ocena poziom androgenów | Wykonywać w 3–5 dniu cyklu |
| LH / FSH | Ocena stosunku gonadotropin | Pomaga rozpoznać zaburzenia owulacji |
| Progesteron | Potwierdzenie owulacji | Pobrać w II fazie cyklu |
| OGTT (glukoza, insulina) | Ocena insulinooporności | Istotne dla ryzyka metabolicznego |
Co dalej po wyniku USG: jak lekarz planuje postępowanie przy PCOS
Po otrzymaniu opisu jajników lekarz może zaproponować plan zależny od celu pacjentki. Jeśli kobieta chce zajść w ciążę, typowe kroki to monitoring owulacji i, w razie potrzeby, leki indukujące owulację.
Gdy ciąża nie jest planowana, leczenie często obejmuje hormonalną antykoncepcję, która reguluje cykle i zmniejsza objawy androgenizacji.
Modyfikacja stylu życia to podstawa. Dieta i zwiększona aktywność pomagają redukować masę ciała — już 5–10% spadku wagi może poprawić cykle i owulację.
Przy otyłości lub cechach insulinooporności lekarz może zalecić metforminę. Jej cel to poprawa wrażliwości na insulinę i wsparcie terapii metabolicznej.
Plan zawiera też kontrolę długoterminową: badania metaboliczne, ocena endometrium i profilaktykę chorób związanych z zaburzeniami hormonalnymi. Pamiętaj, że przyczyny są wieloczynnikowe — hormonalne, metaboliczne, genetyczne i środowiskowe — więc terapia jest zawsze indywidualna.
„Leczenie powinno łączyć modyfikacje stylu życia z celowaną farmakoterapią i regularną oceną efektów.”
| Cel | Typ postępowania | Co osiągamy |
|---|---|---|
| Planuje się ciążę | Monitoring + indukcja owulacji | Przywrócenie owulacji, zwiększenie szans na zapłodnienie |
| Nie planuje ciąży | Antykoncepcja hormonalna | Regulacja cyklu, redukcja androgenów |
| Otyłość / insulinooporność | Metformina + zmiana stylu życia | Poprawa metabolizmu, lepsza odpowiedź na leczenie |
Spokojniej z diagnozą: jak korzystać z USG i wyników badań, żeby uniknąć błędnych wniosków
Nie każda zmiana w obrazie jajników wymaga leczenia ani oznacza niepłodność. Opis może sugerować policystycznych jajników, ale klinika i badania krwi decydują o rozpoznaniu.
Checklistę sprawdź przed podjęciem decyzji: objętość i liczba pęcherzyków, dzień cyklu, typ badania i stosowane leki.
Łącz wynik z objawami: nieregularne miesiączki, trądzik czy nadmierne owłosienie oraz cechy metaboliczne (insulinooporność, glukozy).
Gdy brak objawów, najczęściej wystarczy obserwacja i zmiana stylu życia. Jeśli są zaburzenia lub wysoki poziom androgenów, omów plan leczenia i cele — symptomy czy plany na ciążę.
Co dalej: zapytaj lekarza o kryteria rozpoznania, zoptymalizuj badania hormonalne i ustal termin powtórki lub monitoringu owulacji.

Radiologia fascynuje mnie tym, jak wiele potrafi pokazać i jak bardzo wspiera trafną diagnostykę. Lubię porządkować tematykę badań obrazowych i tłumaczyć, jak się do nich przygotować oraz czego się spodziewać. Cenię precyzję, spokój i jasne informacje, bo w zdrowiu nie ma miejsca na domysły. Zwracam uwagę na to, że dobrze postawione pytanie i właściwe badanie potrafią oszczędzić wiele stresu.