Czy jedno wczesne badanie może zmylić lekarza i przyszłą mamę? W pierwszych tygodniach rozwój bywa zmienny. Na badaniu często widzimy pęcherzyk, potem pęcherzyk żółtkowy, a echo zarodka pojawia się zwykle później.
W praktyce jedno „brak echa” na obrazie nie zawsze równa się złej prognozie. Różnice między datą z miesiączki a rzeczywistym czasem od zapłodnienia tłumaczą wiele niejednoznaczności.
W tym artykule wyjaśnimy, co lekarz ma na myśli pisząc o braku, jakie kryteria stosuje i kiedy zwykle powtarza się badanie. Omówimy też, kiedy szybciej potrzebna jest dalsza diagnostyka oraz jakie objawy wymagają natychmiastowej reakcji.
Kluczowe wnioski
- Pojedyncze badanie na wczesnym etapie może być przedwczesne.
- Różnica dat z miesiączki i zapłodnienia tłumaczy częste niejasności.
- Pojawienie się echa i czynność serca zwykle widoczne później.
- Kontrolne badanie po 1–2 tygodniach często rozwiewa wątpliwości.
- Krwawienie i silny ból to sygnały do szybszej konsultacji.
6 tydzień ciąży USG brak zarodka – czy to zawsze powód do niepokoju?
W praktyce jeden opis bez echa nie przesądza o losie ciąży. Liczy się dynamika obrazu i wyniki powtórnych badań.
W 6. tygodniu zarodek może jeszcze nie być widoczny, bo jego rozmiary są bardzo małe. Echo pojawia się zwykle po tej dacie, a czynność serca często staje się uchwytna około tygodnia później.
- Zapytaj lekarza, czy opis oznacza „zbyt wczesny obraz” czy podejrzenie nieprawidłowości.
- Sprawdź regularność cykli — dłuższe cykle mogą przesunąć wiek ciąży.
- Umów kontrolę po 7–14 dniach i poproś o pomiary trendów.
| Co widać | Typowy czas | Reakcja lekarza |
|---|---|---|
| Pęcherzyk ciążowy | 4–6 tygodniu | Plan kontrolny |
| Echo zarodka | po 6 tygodniu | Powtórka za 7–14 dni |
| Czynność serca | około 7 tygodnia | Ocena dalsza lub obserwacja |
Krótko: niepewność na tym etapie jest częsta i nie wynika z błędu pacjentki. Rozsądne planowanie kolejnej wizyty zmniejsza stres i daje lekarzowi pełniejszy obraz.
Co powinno być widoczne na USG na przełomie 4.-7. tygodnia ciąży
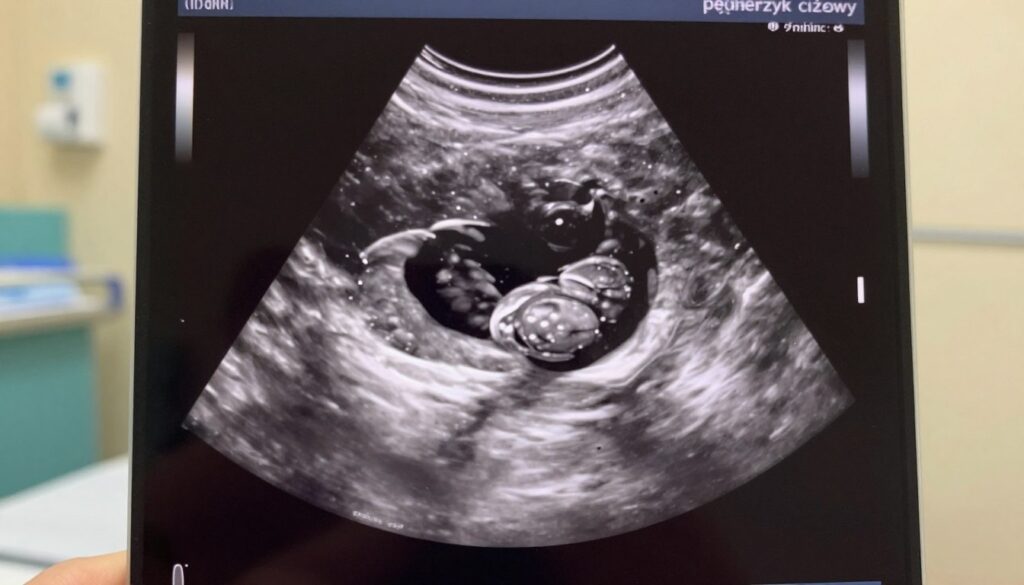
Pęcherzyk ciążowy (GS) to pierwszy widoczny element. Może pojawić się pod koniec 4. tygodnia i rośnie średnio ~1 mm na dobę.
Orientacyjne wymiary pęcherzyka: na początku 5. tygodnia ok. 3 mm, w 6. tygodniu ~10 mm, w 7. tygodniu ~18 mm.
Pęcherzyk żółtkowy (YS) zwykle pojawia się w 5.–6. tygodniu. Ma 2–3 mm na początku i może osiągać ~6 mm.
Zarodek zwykle pojawia się 1–2 dni po wykształceniu pęcherzyka żółtkowego. W badaniu dopochwowym bywa widoczny około 6. tygodnia i ma 4–6 mm.
Tętno serduszka często pojawia się zanim CRL osiągnie 6 mm, lecz nie zawsze da się je uchwycić od razu.
| Struktura | Typowy zakres (mm) | Co oznacza |
|---|---|---|
| Pęcherzyk ciążowy | 3 → 18 | Wczesne potwierdzenie ciąży, ocena tempa wzrostu |
| Pęcherzyk żółtkowy | 2 → 6 | Wsparcie odżywcze, ważny dla oceny prawidłowości |
| Zarodek / CRL | 4 → 6 (na pojawienie się tętna) | Dokładne datowanie i ocena czynności serca |
W praktyce ważna jest dynamika: rosnący pęcherzyk i obecność pęcherzyka żółtkowego to dobry znak, nawet jeśli echo zarodka ujawni się dopiero po kilku dniach.
Najczęstsze powody, dla których nie widać zarodka w szóstym tygodniu
Najszybsze wyjaśnienie to przesunięcie daty owulacji i zapłodnienia. Nieregularne cykle i odmienne długości cykli sprawiają, że wiek ciąży liczony od ostatniej miesiączki może być zawyżony.
Technika badania też ma znaczenie. Badanie dopochwowe lepiej pokazuje wczesne struktury niż przezbrzuszne. Pozycja macicy lub słabsze warunki obrazowania może być przyczyną, że szczegóły są niewidoczne.
W praktyce często widać pęcherzyk i pęcherzyk żółtkowy, a sam zarodek jest jeszcze zbyt mały, by go potwierdzić. W takiej sytuacji lekarz zwykle proponuje powtórkę za tydzień lub dwa.
Objawy jak plamienie czy ból podbrzusza nie przesądzają rozpoznania. Czasem to sygnał, że trzeba szybciej sprawdzić poziom hormonów we krwi, ale najważniejsze są obserwacje tydzień do tygodnia.
| Przyczyna | Co obserwujemy | Reakcja |
|---|---|---|
| Przesunięte owulacja/zapłodnienia | Mały wiek rozwojowy | Kontrola za 7–14 dni |
| Czynniki techniczne (pozycja macicy) | Gorsza jakość obrazu | Badanie dopochwowe lub powtórka |
| Objawy (plamienie, ból) | Niejednoznaczne symptomy | Ocena kliniczna i badania krwi |
Kiedy podejrzewa się ciążę bezzarodkową i jakie kryteria bierze pod uwagę lekarz
Podejrzenie ciąży bezzarodkowej pojawia się, gdy obserwacje nie pasują do oczekiwanego obrazu rozwoju. Lekarz zwykle nie stawia diagnozy po jednym badaniu.
Za rozpoznaniem mówi przede wszystkim pęcherzyk ciążowy o średnicy około 20 mm lub większej, w którym nie widoczny jest pęcherzyk żółtkowy ani zarodek. Istotne są też nietypowo duże wartości pęcherzyka żółtkowego (>7 mm).
- Ocena wielkości i kształtu pęcherzyka oraz obecności pęcherzyka żółtkowego.
- Porównanie tempa wzrostu pęcherzyka z oczekiwanym dla tygodniu ciąży.
- Analiza dynamiki hormonów (głównie hCG) i kontrolne badania obrazowe.
Brak widocznych struktur w pojedynczym badaniu rzadko przesądza o ostatecznym wniosku. Lekarz prosi o powtórkę i obserwację tempa zmian, bo nieprawidłowy rozwój potwierdza się dopiero przy stagnacji lub regresji parametrów.
| Kryterium | Co niepokoi | Dalsze działanie |
|---|---|---|
| Wielkość pęcherzyka | >~20 mm bez struktur | Powtórne badanie i kontrola hCG |
| Pęcherzyk żółtkowy | >7 mm lub brak | Dokładna obserwacja obrazu |
| Tempo wzrostu | Brak wzrostu | Rozszerzona diagnostyka |
W praktyce podejście musi być metodyczne i spokojne. O ile nie występują objawy alarmowe, lekarz zaleca kontrolę i decyzję opartą o kilka badań.
Kiedy powtórzyć USG i jakie badania mogą pomóc w ocenie sytuacji
Kiedy warto umówić kontrolę? Najczęściej sensowna powtórka wypada po 7–14 dniach. Taka przerwa daje obrazowi czas na zauważalny postęp i zwiększa szansę na uwidocznienie struktur i czynności serduszka.
Powtórne badanie po 2–3 dniach rzadko wnosi jasność. Za szybko wykonane skany mogą tylko zwiększyć stres, gdy zmiany są minimalne.
Rola badań laboratoryjnych: lekarz może zlecić oznaczenia hCG w odstępach czasowych. Ważniejszy jest trend rosnący niż pojedyncza liczba. Wyniki krwi łączone są z obrazem i objawami, by podjąć decyzję.
- Praktyczna rama: powtórka po 7–14 dniach.
- Gdy wyników jest mało: oznaczenia hCG co kilka dni i porównanie z obrazem.
- Przygotuj do wizyty wcześniejszy opis badania, daty miesiączek i informacje o cyklach.
| Co | Dlaczego | Co dalej |
|---|---|---|
| Powtórne skanowanie | Ocena rozwoju struktur | Kontrola po 7–14 dni |
| Oznaczenia hCG | Trend zamiast jednego wyniku | Porównanie z obrazem |
| Wczesne pierwsze badanie | Może być stresogenne | Rozważyć pierwsze skanowanie bliżej 8.-9. tygodniu ciąży |
Podsumowanie: najlepszy sposób to obserwacja i łączenie badań obrazowych z laboratoryjnymi. W wielu sytuacjach kontrola po dwóch tygodniach rozwiewa wątpliwości i ułatwia dalsze decyzje.
Objawy alarmowe i sytuacje, w których nie warto czekać do następnej wizyty
Pilny kontakt z lekarzem jest wskazany, gdy pojawi się nasilające się krwawienie lub świeże plamienie z dróg rodnych.
Nie ignoruj silnego bólu podbrzusza, omdleń lub ogólnego pogorszenia stanu. Te objawy mogą sugerować powikłania w obrębie macicy i wymagają szybkiej oceny.
W praktyce klinicznej standardowa procedura przy takich dolegliwościach to badanie ginekologiczne, natychmiastowe obrazowanie oraz ocena szyjki. Czasem konieczne są także badania krwi.
- Nasilające się krwawienie lub plamienie,
- silny, utrzymujący się ból podbrzusza,
- omdlenie lub znaczne osłabienie,
- gorączka lub szybko narastające objawy ogólne.

Co przygotować do pilnej konsultacji: przybliżony tydzień ciąży, opis poprzedniego badaniu, charakter plamienia/krwawienia, lokalizacja i siła bólu oraz przyjmowane leki.
„Priorytetem jest bezpieczeństwo kobiety — wątpliwości wyjaśnia szybka ocena kliniczna.”
| Sytuacja | Natychmiast | Co robi lekarz |
|---|---|---|
| Świeże krwawienie | Tak | Badanie, obrazowanie, badania krwi |
| Umiarkowane plamienie bez dolegliwości | Może poczekać | Plan kontrolny za kilka dni |
| Silny ból / omdlenie | Tak | Pilna diagnostyka i leczenie |
Jak przetrwać czas niepewności i przygotować się do kolejnego badania
Kilka prostych kroków pomoże przetrwać czas niepewności i dobrze przygotować się do kolejnej wizyty.
Zrób plan: ogranicz kompulsywne szukanie informacji, ustal z lekarzem konkretny termin kontroli i trzymaj się go. Spisz daty miesiączki, długość cykli i możliwy czas zapłodnienia oraz aktualne objawy.
Porozmawiaj z partnerem lub bliską osobą o obawach — to zmniejszy poczucie osamotnienia. Pamiętaj, że kilka dni może zmienić obraz i że celem następnej wizyty jest ocena rozwoju ciąży, a nie sprawdzian dla pacjentki.
Doświadczenia innych kobiet pokazują, że wyczekujące wyniki często kończą się dobrym finałem, lecz decyzje podejmuje lekarz na podstawie kolejnych badań i obserwacji.

Radiologia fascynuje mnie tym, jak wiele potrafi pokazać i jak bardzo wspiera trafną diagnostykę. Lubię porządkować tematykę badań obrazowych i tłumaczyć, jak się do nich przygotować oraz czego się spodziewać. Cenię precyzję, spokój i jasne informacje, bo w zdrowiu nie ma miejsca na domysły. Zwracam uwagę na to, że dobrze postawione pytanie i właściwe badanie potrafią oszczędzić wiele stresu.